TỔNG QUÁT
Dị dạng động tĩnh mạch là sự tăng trưởng bất thường bao gồm các động mạch, tĩnh mạch và / hoặc mạch bạch huyết có thể xảy ra bất cứ nơi nào trong cơ thể. Các mạch này không phát triển theo mô hình bình thường mà thay vào đó nó lại phát triển bất thường. Những dị tật này thường không phải là ung thư nhưng có thể phát triển và chèn ép các mô xung quanh.
Các loại dị tật động tĩnh mạch phổ biến:
- Dị dạng động mạch (AVM): Sự phát triển bất thường có thể nhìn thấy của tĩnh mạch và động mạch ở vị trí của mao mạch. Bệnh nhân có thể cảm thấy cảm giác đập mạnh hoặc hồi hộp ở khu vực bị ảnh hưởng.
- Các dị tật tĩnh mạch nhìn giống như các cục u nhỏ màu xanh và hoặc màu da dưới da
- Dị dạng bạch huyết tĩnh mạch (LVM): Dị dạng bạch huyết là những khối u lành tính bao gồm các kênh chứa đầy chất lỏng gây ra bởi sự phát triển bất thường của hệ bạch huyết.
- Rò rỉ động mạch màng cứng: Đây là một tình trạng mạch máu hiếm gặp xảy ra khi các kết nối bất thường (lỗ rò) được tạo ra giữa động mạch và tĩnh mạch trong lớp vỏ não (màng cứng).
U máu: Đây là sự phát triển của loại u không phải ung thư của các mạch máu và thường xuất hiện dưới dạng một vết bớt màu đỏ ở trẻ sơ sinh, có thể ở bất kỳ vị trí nào trên cơ thể (thường ở mặt, da đầu, lưng hoặc ngực).
DỊ DẠNG ĐỘNG TĨNH MẠCH
TỔNG QUÁT
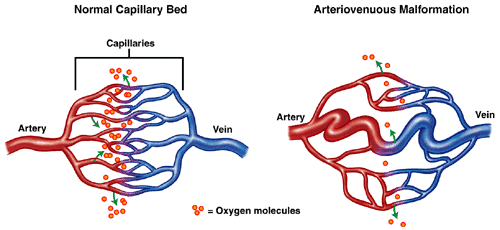
Dị dạng động mạch (AVM) là một đám rối bất thường của mạch máu giữa động mạch và tĩnh mạch có thể phát triển trong thời gian ngắn trước hoặc sau khi sinh, ảnh hưởng đến hơn 1% dân số nói chung. AVM có thể được tìm thấy ở vị trí của các mao mạch cực nhỏ kết nối động mạch và tĩnh mạch trong cơ thể chúng ta, ảnh hưởng xấu đến lưu lượng máu bình thường.
AVM thường được tìm thấy ở đầu và cổ, thường gặp và có thể có khả năng gây ra các biến chứng nghiêm trọng, bao gồm co giật, đột quỵ và các vấn đề về hô hấp
TRIỆU CHỨNG
Hầu hết các AVM không gây ra bất kỳ triệu chứng ban đầu nào và nhiều AVM có thể không có triệu chứng trong suốt cuộc đời của một người. Tuy nhiên, có nguy cơ AVM bị chảy máu và hậu quả của việc này có thể khác nhau tùy theo kích thước và mức độ nghiêm trọng của nó. Các triệu chứng có thể xuất hiện ở mọi lứa tuổi nhưng thường trở nên rõ ràng trong độ tuổi từ 10 đến 40. Một số phụ nữ mang thai có thể gặp các triệu chứng nghiêm trọng hơn do huyết áp tăng trong thai kỳ.
Các triệu chứng bao gồm:
- Đổi màu da
- Sưng tấy
- Da trên AVM có thể mỏng hơn và dễ bị loét.
- Khó chịu – đau và nhức
- Đối với AVM của não:
- Nhức đầu, đau một vùng trên đầu
- Yếu cơ hoặc tê ở một phần cơ thể
- Co giật
- Nói khó
- Lú lẫn
NGUYÊN NHÂN / YẾU TỐ RỦI RO
Nguyên nhân của AVM trong não vẫn chưa được biết, nhưng nhiều người tin rằng nó là bẩm sinh. Bất kỳ ai cũng có thể sinh ra với AVM và một số yếu tố nguy cơ bao gồm:
- Tiền sử gia đình có người bị AVMs. Không rõ liệu có mối tương quan trực tiếp giữa các thành viên trong gia đình từng mắc AVM khiến nó di truyền hay không. Tuy nhiên, có thể do di truyền các tình trạng khác khiến một người dễ bị AVM hơn.
DỊ DẠNG TĨNH MẠCH
TỔNG QUÁT
Dị dạng tĩnh mạch (VM) là sự mở rộng bất thường của thành tĩnh mạch, xuất hiện dưới dạng cục u mềm dưới da có màu hơi xanh hoặc màu da. Các tĩnh mạch mở rộng dẫn đến giảm áp suất và lưu lượng máu chậm hơn dẫn đến hình thành các cục máu đông.
TRIỆU CHỨNG
Những dị tật này có thể xảy ra ở bất kỳ vị trí nào trên cơ thể và các triệu chứng phụ thuộc vào vị trí của nó trong cơ thể và loại bệnh. Một số bệnh nhân chỉ nhận thấy dị tật và được chẩn đoán mắc bệnh ở độ tuổi muộn hơn (30 – 50 tuổi). Ngay cả những trẻ nhỏ như trẻ sơ sinh cũng có thể phát triển tình trạng này, các triệu chứng rõ ràng thường xuất hiện khi bệnh nhân già đi. Chúng bao gồm:
- Xấu đi về mặt thẩm mỹ / cục mềm có thể nhìn thấy bằng mắt thường
- Đau và sự đổi màu đậm hơn của vùng da xung quanh nơi có dị dạng
- Mất chức năng chi. Bao gồm yếu cơ, tê và trong trường hợp nghiêm trọng, liệt một chi.
Dị dạng mạch máu bên trong não có thể chảy máu, gây đột quỵ hoặc co giật do áp lực lên não nếu không được điều trị sớm.
NGUYÊN NHÂN / YẾU TỐ RỦI RO
Dị dạng mạch máu hầu hết là bẩm sinh. Tuy nhiên, chưa có bất kỳ bằng chứng nào chỉ ra khả năng nó có thể được di truyền. Trong một số trường hợp hiếm hoi, dị dạng mạch máu có thể do chấn thương.
DỊ DẠNG BẠCH HUYẾT
TỔNG QUÁT
Dị dạng bạch huyết (LVM) là những khối u hiếm gặp, không ác tính bao gồm các khoảng chứa đầy chất lỏng do sự phát triển bất thường của hệ thống bạch huyết có thể xuất hiện ở bất kỳ vị trí nào trên cơ thể. Dị dạng hệ bạch huyết bề ngoài có thể trông giống như những vết sưng mềm nhỏ dưới da trong khi một số LVM không thể nhìn thấy trên bề mặt cơ thể. Bất kể kích thước LVM là bao nhiêu, nó có thể gây suy giảm chức năng của các cấu trúc hoặc cơ quan lân cận và làm biến dạng các vùng bị ảnh hưởng.
TRIỆU CHỨNG
Nói chung, các triệu chứng của LVM phát sinh do bị nén hoặc tắc nghẽn các cấu trúc lân cận và nó thay đổi tùy thuộc vào kích thước và vị trí chính xác. Các biến chứng có thể xảy ra với LVM bao gồm viêm mãn tính hoặc chảy máu thành dị dạng. Khi LVM bị viêm, nó sẽ gây sưng và đỏ da (viêm mô tế bào). Viêm mô tế bào mãn tính có thể gây đau và biến dạng vùng bị ảnh hưởng. Chảy máu thành LVM có thể gây đau dữ dội, sưng tấy và mở rộng dị dạng ở vùng bị ảnh hưởng.
NGUYÊN NHÂN / YẾU TỐ RỦI RO
Dị dạng bạch huyết xảy ra khi các tĩnh mạch bạch huyết không hình thành và phát triển chính xác trong thời kỳ mang thai.
RÒ ĐỘNG MẠCH MÀNG CỨNG
TỔNG QUÁT
Rò động mạch màng cứng (DAVF) là một tình trạng mạch máu hiếm gặp xảy ra khi các kết nối bất thường (đường rò) được tạo ra giữa các động mạch và tĩnh mạch trong lớp phủ não (màng cứng). Khi một lỗ rò hình thành, máu chảy ở áp suất cao từ động mạch sẽ đi thẳng vào tĩnh mạch, thường lưu thông máu ở áp suất thấp hơn. Điều này có thể làm tắc nghẽn hệ thống tĩnh mạch của não, cuối cùng dẫn đến rối loạn chức năng não. Chúng được tìm thấy trong não và cột sống và có xu hướng xuất hiện muộn hơn trong cuộc sống.
TRIỆU CHỨNG
Một cá nhân bị DAVF có thể không gặp bất kỳ triệu chứng nào. Các triệu chứng xuất hiện có thể từ nhẹ đến nặng hơn. Một dấu hiệu bổ sung nổi bật của DAVFs là ù tai. Ù tai thoáng qua xảy ra khi bệnh nhân bắt đầu nghe thấy âm thanh của máu chảy từ động mạch qua lỗ rò vào tĩnh mạch, đặc trưng bởi âm thanh vù vù dai dẳng gần tai. Tuy nhiên, cần lưu ý rằng bệnh nhân bị ù tai thoáng qua không phải lúc nào cũng có DAVF mà có thể có một số tình trạng khác.
Nhẹ:
- Nhìn không rõ
- Lồi mắt (chứng lồi mắt)
- Sưng niêm mạc mắt
Nghiêm trọng: thường có thể do xuất huyết vùng bị ảnh hưởng
- Co giật
- Đau đầu đột ngột
- Khó khăn khi nói
- Sa sút trí tuệ
- Các vấn đề phối hợp
- Cảm giác bỏng hoặc châm chích xung quanh khu vực bị ảnh hưởng
- Buồn nôn hoặc nôn mửa
CHẨN ĐOÁN DỊ DẠNG ĐỘNG MẠCH NÃO
Chẩn đoán thường được thực hiện sau khi khám lâm sàng. Có thể thực hiện các quy trình chẩn đoán hình ảnh như chụp cắt lớp vi tính (CT scan hoặc CAT), chụp cộng hưởng từ (MRI), chụp mạch cộng hưởng từ (MRA) và chụp mạch não (còn được gọi là chụp mạch số hoá xoá nền hoặc DSA) để xác định vị trí và tính chất của dị tật cũng như mức độ tổn thương các mô xung quanh. Các thử nghiệm này thường được lặp lại để kiểm tra sự thay đổi về kích thước của AVM.
NGUYÊN NHÂN / YẾU TỐ RỦI RO
Không có lý do rõ ràng là tại sao DVAFs hình thành. Tuy nhiên, một số mẫu đã được xác định bao gồm:
- Huyết khối tĩnh mạch trước
- Những vùng trên cơ thể có tiền sử chấn thương / phẫu thuật trong quá khứ nơi có thể phát triển lỗ rò.
- Tiền sử gia đình bị huyết khối có thể khiến bệnh nhân dễ bị DVAFs hơn.
- Nhóm tuổi bị ảnh hưởng chủ yếu là 50-60 tuổi nhưng thậm chí có thể ảnh hưởng đến trẻ em.
CHẨN ĐOÁN DỊ DẠNG ĐỘNG MẠCH NÃO
Chẩn đoán thường được thực hiện sau khi khám lâm sàng. Có thể thực hiện các quy trình chẩn đoán hình ảnh như chụp cắt lớp vi tính (CT scan hoặc CAT), chụp cộng hưởng từ (MRI), chụp mạch cộng hưởng từ (MRA) và chụp mạch não (còn được gọi là chụp mạch số hoá xoá nền hoặc DSA) để xác định vị trí và tính chất của dị tật cũng như mức độ tổn thương các mô xung quanh. Các thử nghiệm này thường được lặp lại để kiểm tra sự thay đổi về kích thước của AVM.
ĐIỀU TRỊ
Phẫu thuật cắt bỏ dị tật – có thể tái phát và phát triển trở lại nếu không được cắt bỏ hoàn toàn và có thể gây biến dạng. Tùy thuộc vào kích thước của dị tật, một số bệnh nhân có thể yêu cầu một vài buổi điều trị như vậy.
Thay vào đó, các phương pháp xâm lấn tối thiểu có thể được sử dụng để ngăn chặn sự phát triển của dị tật. Tùy thuộc vào kích thước và loại dị tật, một số bệnh nhân có thể yêu cầu một vài buổi điều trị như vậy. Các phương pháp này bao gồm:
- Thuyên tắc mạch: một phương pháp điều trị can thiệp được sử dụng để chặn dòng máu đến các mạch máu bất thường, làm tắc các động mạch dị dạng. Phương pháp điều trị này có hiệu quả cao trong việc điều trị khu vực được nhắm mục tiêu.
Liệu pháp điều trị: tiêm các thành phần tĩnh mạch / bạch huyết với dung dịch làm mờ sẹo làm co lại mạch máu / bạch huyết. Đây là một thủ tục không phẫu thuật mà chỉ cần một mũi tiêm.
U MÁU
TỔNG QUÁT
U máu là sự phát triển không phải ung thư của các mạch máu và thường xuất hiện dưới dạng vết bớt màu đỏ ở trẻ sơ sinh, có thể ở bất kỳ vị trí nào trên cơ thể (thường ở mặt, da đầu, lưng hoặc ngực). Một số cũng có thể hình thành trên các cơ quan nội tạng của cơ thể. Một số lượng đáng kể u máu biến mất khi trẻ lên sáu tuổi, tự khỏi mà không cần điều trị thêm. Tuy nhiên, ở một số trẻ em, u máu có thể vẫn tồn tại.
TRIỆU CHỨNG
Phần lớn các u mạch máu không gây ra bất kỳ dấu hiệu hoặc triệu chứng đáng chú ý nào, ngoài sự xuất hiện của các vết bớt màu đỏ, nhẵn và nổi lên trên bề mặt. Khi nó biến mất, da có thể hơi đổi màu ở khu vực mà u máu đã xuất hiện trước đó và một cục u nhỏ trên da có thể tồn tại.
Tuy nhiên, trong một số trường hợp, u máu có thể chảy máu và phát triển thành vết loét, dẫn đến đau đớn và tiềm ẩn nguy cơ nhiễm trùng. U máu trên các cơ quan cũng có thể gây ra một số biến chứng, bao gồm cả đau, mặc dù trường hợp này rất hiếm.
NGUYÊN NHÂN / YẾU TỐ RỦI RO
Hình dạng thực thể của u mạch máu là do các mạch máu tụ lại với nhau. Tuy nhiên, nguyên nhân chính xác cho lý do tại sao điều này xảy ra vẫn chưa được xác định.
Cho biết u máu ở trẻ sơ sinh phổ biến hơn ở những điều sau:
- trẻ sơ sinh nhẹ cân
- trẻ sinh non
- Sinh nhiều (ví dụ: sinh đôi / sinh ba)
CÁC THỦ TỤC / ĐIỀU TRỊ
U máu có thể được chữa trị thông qua việc sử dụng thuốc, bao gồm propranolol và thuốc chặn beta. Tuy nhiên, các liệu pháp can thiệp cho ta một phương pháp điều trị thay thế cho những bệnh nhân không phù hợp với thuốc hoặc cho những bệnh nhân thích một con đường không dùng thuốc.
- Liệu pháp xơ hóa – Đây là một thủ thuật xâm lấn tối thiểu bao gồm việc tiêm dung dịch hóa chất vào mạch máu.Xơ hóa chính là nguyên nhân gây ra thành mạch máu bị viêm nhiễm dẫn đến tắc mạch máu
- Liệu pháp Laser – Laser có thể được sử dụng để loại bỏ các mạch máu còn sót lại trên bề mặt và giảm thiểu bất kỳ triệu chứng nào do u máu để lại, chẳng hạn như sự không đồng đều của da.
References:
